EB 病毒
EB 病毒 (Epstein‑Barr virus, EBV),又称人类疱疹病毒 4 型,为疱疹病毒科 γ 亚科,直径为 180~200nm,是一种嗜人类淋巴细胞的球状 DNA 病毒,具有在体内外专一性地感染人类及某些灵长类 B 细胞的生物学特性。
1、流行病学
EBV 感染发生在世界各地,在正常人群中感染非常普遍,最常见于早期儿童,在青春期后期出现第二个高峰。3~5 岁幼儿,90% 以上曾感染过 EBV, 90% 以上的成人血清 EBV 抗体阳性。
原发性 EBV 感染为患者第一次感染 EBV,其典型临床表现为传染性单核细胞增多症 (Infectious Mononucleosis, IM),多见于年轻人;在婴幼儿,也可为无症状感染或其他不典型临床表现。在较低的社会经济群体和世界卫生标准较差的地区,EBV 往往在早期儿童中感染,而 IM 则不常见;在卫生标准较好的地区,EBV 感染通常延迟到成年人,而 IM 更为普遍。
EBV 可通过与口腔分泌物接触进行传播,例如亲吻时唾液的转移从无症状的成年人传播给婴儿和年轻人,还可通过输血和骨髓移植传播,不太亲密的接触传播是罕见的。据统计,超过 90% 无症状血清阳性的人群通过口咽分泌物释放病毒。
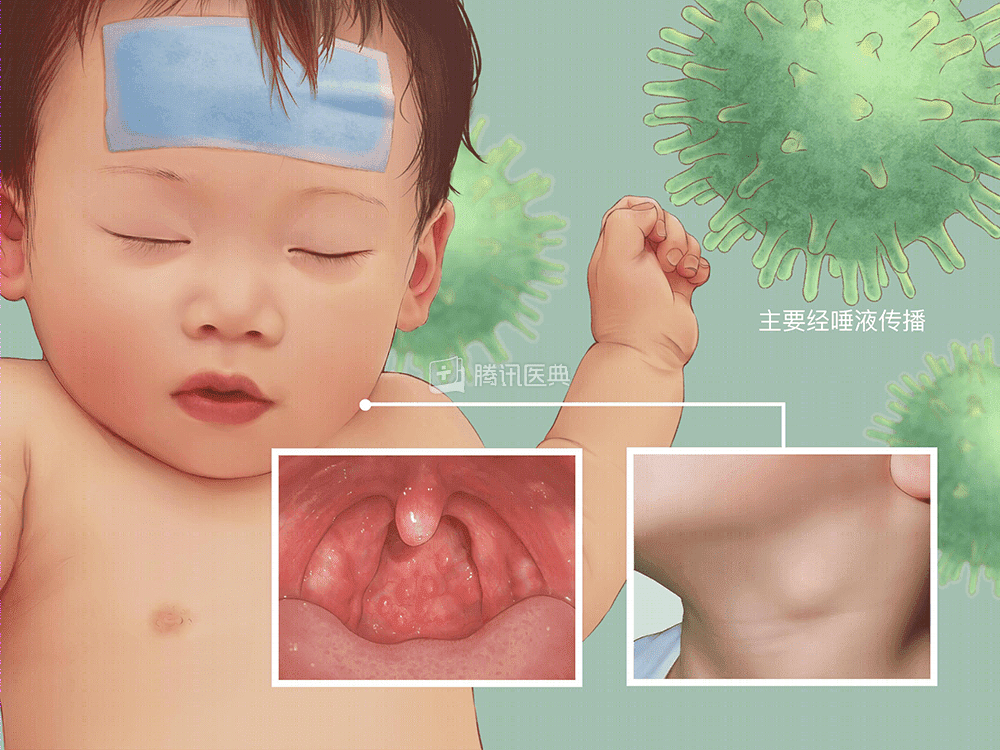
图:来源于腾讯医典
2、临床表现
EBV 是一种重要的肿瘤相关病毒,与部分鼻咽癌、胃癌和淋巴瘤等肿瘤性疾病的发生有关。EBV 感染也可引起许多非肿瘤性疾病,如原发感染所导致的 IM,慢性活动性 EBV 感染 (CAEBV)以及 EBV 相关噬血细胞性淋巴组织细胞增生症 (EBV‑HLH) 等,于儿童多见,严重危害儿童生命健康。
(1)IM
患者感染 EBV 后,多数表现为 IM。其典型临床“三联征”为发热、颈部淋巴结肿大和咽峡炎,可伴有肝脾肿大,典型外周血特征为淋巴细胞和异型淋巴细胞增加。IM 是一种良性自限性疾病,多数预后良好,但也可发生如上气道梗阻、脑炎、心肌炎等并发症。
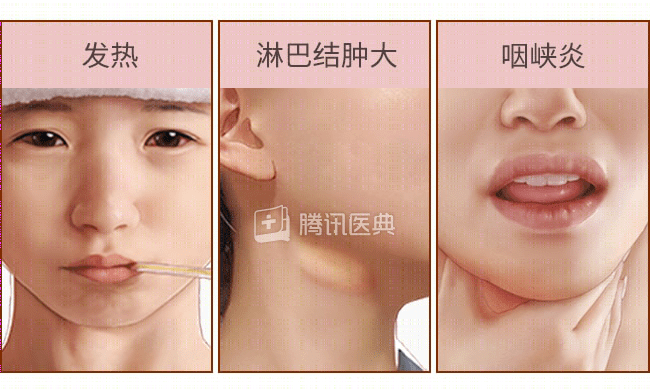
图:来源于腾讯医典
(2)CAEBV
CAEBV 的临床特征为发热、淋巴结肿大、肝脾肿大和肝功能异常等 IM 样症状持续存在或退而复现,伴多脏器损伤,如间质性肺炎、视网膜炎等严重并发症。目前, CAEBV 的发病机制尚不清楚,而且病情凶险,进展迅速。绝大多数 CAEBV 患儿无明确免疫缺陷证据,有少数 CAEBV 病例存在穿孔素等基因变异。
(3)EBV‑HLH
HLH 的临床表现为持续性高热、肝脾和淋巴结肿大、贫血出血等,部分患儿可表现为黄疸、皮疹、中枢神经系统症状,包括嗜睡、抽搐、意识障碍、颅压升高以及神经定位体征等。
3、鉴定诊断
不同的 EBV 感染所导致的疾病类型,诊断依据是不一样的,如下表[1]:
(1)IM

(2)CAEBV

(3)EBV‑HLH

4、治疗措施
(1)IM
IM 为良性自限性疾病,多数预后良好,以对症支持治疗为主。
①一般治疗包括急性期应注意休息,如肝功能损伤明显应卧床休息,并按病毒性肝炎给予护肝降酶治疗。
②不推荐常规抗病毒治疗,如阿昔洛韦、伐昔洛韦等药物可降低病毒复制水平和咽部排泌病毒时间,但并不能减轻病情严重程度、缩短病程和降低并发症的发生率。
③抗菌药物的使用方面,如合并细菌感染,可使用敏感抗菌药物,但忌用氨苄西林和阿莫西林,以免引起超敏反应,加重病情。
④糖皮质激素的应用方面,如发生并发症的重症患儿,短疗程应用糖皮质激素可明显减轻症状。
(2)CAEBV
目前,国内外尚无统一治疗方案,CAEBV 的治疗方案主要参照日本 EBV 协作组提出包括化疗和异基因造血干细胞移植的“三步疗法”。
①第一步为免疫抑制治疗,目的是控制合并的高细胞因子血症。
②第二步为联合化疗,目的是尽可能清除被 EBV 感染的淋巴细胞。
③第三步为异基因造血干细胞移植。
(3)EBV‑HLH
阿昔洛韦等抗 EBV 治疗无效。除常规的对症支持治疗外,主要依靠化疗,部分患儿需要 HSCT 治疗。目前,国际组织细胞协会推荐使用 HLH‑1994 方案,具体方案参照国内“噬血细胞性淋巴组织细胞增生症诊疗建议”中的治疗方案[1]。
美格医学 mNGS 和 tNGS 助力 EBV 感染检出:
MagiSeq mNGS 项目的检测范围为 23796 种,tNGS 项目高级版的检测范围为 419 种。其中,mNGS 的 DNA 病毒检测有 8637 种,tNGS 的病毒检测有 44 种,都包括了 EBV。mNGS 或 tNGS EBV 序列数的检出,可为临床医生结合患者实际的临床症状,进行精准抗感染治疗提供一定的证据。

图:mNGS 检测范围
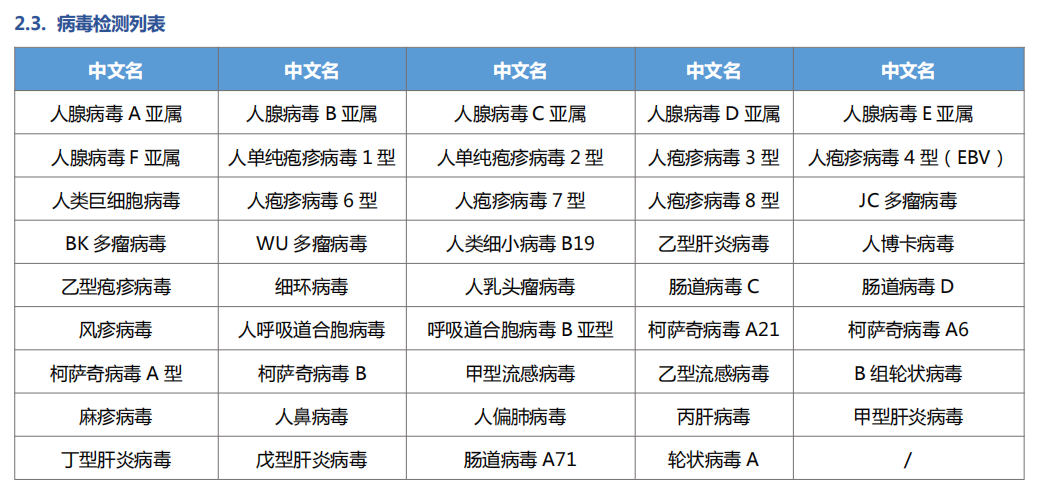
图:tNGS 病毒检测范围
参考文献:
[1]申昆玲. 儿童EB病毒感染相关疾病的诊断和治疗原则专家共识[J]. 中华儿科杂志. 2021,59(11):1-7.