2023 年 7 月,世界卫生组织(World Health Organization,WHO)发布了《应用新一代靶向测序技术检测耐药结核病:快速通告,2023》,在新一代 tNGS 技术全球应用尚处于起步阶段的背景下,体现了 WHO 对 tNGS 技术在耐药结核病(DR-TB)诊断中应用前景的认可和高度重视。
这篇通告是 2022 年 WHO 组织专家对商业化的以诊断 DR-TB 为目标的 tGNS 技术的已发表和待发表的数据进行荟萃分析,并在 2023 年 5 月对荟萃分析结果进行讨论形成的推荐意见。

tNGS 属于高通量测序技术的一种,通过靶向捕获特定基因后进行高通量测序,能对待测样本中上百种常见病原微生物及其毒力和耐药基因进行检测,有助于诊断 DR-TB,从而精准指导临床用药。
tNGS 可以检测新型或老药新用抗结核药物的敏感性,而目前尚无任何分子耐药检测可以同时覆盖这些药物。所以,tNGS 具有很大的潜质,可为目前推荐的超短程化疗方案的制定提供全面的耐药谱信息参考。
WHO 希望在更为详细的数据正式公布之前,提前向全球分享此次对 tNGS 技术的荟萃分析的主要发现和结论,以提高结核病(TB)防控领域对 tNGS 检测结核分枝杆菌(MTB)耐药应用价值的认识,从而推动该技术的合理应用和推广。
01
tNGS 技术应用的临床背景
2021 年,全球超 1000 万人罹患 TB,包括超过 100 万耐多药或利福平耐药结核病(MDR/RR-TB)病例。但是,目前只有三分之一的 MDR/RR-TB 患者得以确诊并纳入规范治疗。
虽然耐药分子诊断技术在不断问世,普及程度在逐步提高,但常用分子检测技术的缺陷也日益显现。目前尚无建立相应检测方法的抗结核药物,在化疗方案中选用这些药物仍具有盲目性。
在 WHO 推荐的快检诊断技术中,有的技术能迅速检测出利福平耐药,但由于缺乏对应的技术快速检测细菌是否对异烟肼耐药,所以无法快速判断患者是否患有耐多药结核病。
因此,为提高药物敏感 TB 和 DR-TB 的治疗成功率,亟待建立能够实现抗结核治疗方案中所有被包含药物的耐药检测技术。在上述背景下,能够一次检测多达上百个靶标的 tNGS 技术在 DR-TB 领域的应用受到了高度关注。
02
WHO 的关键性发现
(1)tNGS 检测 MTB 耐药具有常规分子检测技术不具备的优势
tNGS 可以纳入多种药物的耐药基因作为检测靶标,一次检测即可实现对多达十余种抗结核药物的药物敏感性进行判断,药物包括常规的抗结核药物和各种新型抗结核药物。
临床标本可直接送检 tNGS,并在收到标本后当天或几天内报告结果。tNGS 易根据研究 TB 耐药的进展纳入新耐药基因靶标,检出的具体基因突变类型有助于区分同一基因不同突变位点导致的不同程度耐药。
鉴于 tNGS 在靶标基因数量和突变类型检测方面强大的优势,且用时较短,因此具有良好的应用前景。未来随着技术的日臻完善,TB 病原学阳性患者可在就医后短时间内获得完整可用的抗结核药物耐药谱,将会对提高 TB 治愈率有立竿见影的效果,并由此缩短患者排菌时间,减少疾病传播。
(2)tNGS 检测 MTB 耐药具有良好的可靠性
荟萃分析显示,tNGS 检测呼吸道标本诊断 DR-TB 具有很高的敏感度和特异度。
例如在病原学确诊的肺结核患者中,tNGS 检测利福平、异烟肼、莫西沙星及乙胺丁醇耐药性的合并敏感度均 ≥ 95%,检测左氧氟沙星和吡嗪酰胺耐药性的合并敏感度分别为 94% 和 88%,而 tNGS 检测耐药性的特异度在所有药物中均 ≥ 96%。
对于大多数常用抗结核药物,tNGS 检测耐药的敏感度和特异度不低于现有的已被广泛认可的表型药敏试验(pDST)或分子药敏试验(DST),表明其已满足了临床应用的性能要求。
此外,NGS 可发现菌群中含量非常低的基因突变,但这是否会发展成真正耐药还有待更多研究证实。
(3)开展 tNGS 检测 MTB 耐药在某些应用场景下符合成本效益
WHO 挑选了 3 个 TB 流行程度不同的国家(格鲁吉亚、印度和南非)开展 tNGS 检测 MTB 耐药的成本效益的模型分析。tNGS 检测成本中以试剂和耗材占比最高。
其中,当模拟三个国家所有 RR-TB 患者 tNGS 取代 pDST 时,结果显示在印度无论支付意愿(WTP)阈值高低,tNGS 都有成本效益;南非在三倍于 WTP 阈值时才具备成本效益;而格鲁吉亚则完全不具备成本效益。
未来,tNGS 检测 MTB 耐药将越来越符合成本效益,并能够适用于更多的应用场景。在 WHO 的分析中,并未将 tNGS 检测缩短耐药诊断延误、减少抗耐药结核病治疗启动的延迟纳入分析,因此,tNGS 检测实际的成本效益应该会更好。
(4)技术人员对 tNGS 检测 MTB 耐药的技术接受度高
WHO 委托相关人员对直接操作 tNGS 的检验技术人员和管理人员及 TB 诊疗领域的国际专家等 17 位进行了访谈,发现受访者对 tNGS 技术接受度高,并非常看好 tNGS 的应用前景,普遍认为其是 MTB 耐药检测领域的一个“重大的进步”。
受访者认可的 tNGS 优点有:能直接应用于临床标本、同时对多种药物进行耐药检测、时间快速(3~5 d),但设备安装、人员培训、可靠物流、高效准确的数据管理、数据存储,以及稳定的网络连接等都能给技术推广带来挑战,因此,受访者认为 tNGS 技术目前更适于在中心实验室/中心检验机构开展。
03
结论
现有证据支持使用 tNGS 技术在 TB 确诊后对患者开展快速耐药检测,并为 DR-TB 治疗方案的制定提供更全面的耐药谱,可提高化疗方案制定的精准性。然而,tNGS 技术目前还不能完全取代现有一些快速、简易、经济的耐药分子检测技术。
tNGS 技术具有能在短时间内获得多种药物敏感性信息的强大优势,决定了其将成为未来 MTB 耐药分子诊断产品研发的重要方向,而其可靠性和实用性的提高取决于 MTB 对抗结核药物耐药机制研究的不断进步,以及产品检测性能的不断优化。参考文献(略)
美格医学助力临床精准诊断:
美格医学 tNGS 检测技术主要包括两大类:TEMseq 分枝杆菌检测项目和 TEPseq 病原靶向检测项目→
(1)TEMseq 分枝杆菌检测项目
TEMseq 解决了 mNGS 分枝杆菌检出率较低的问题,可精确检测到大部分致病的结核分枝杆菌复合群,非结核分枝杆菌和麻风分枝杆菌等三类分枝杆菌及其耐药基因及毒力因子基因,助力临床精准抗感染。
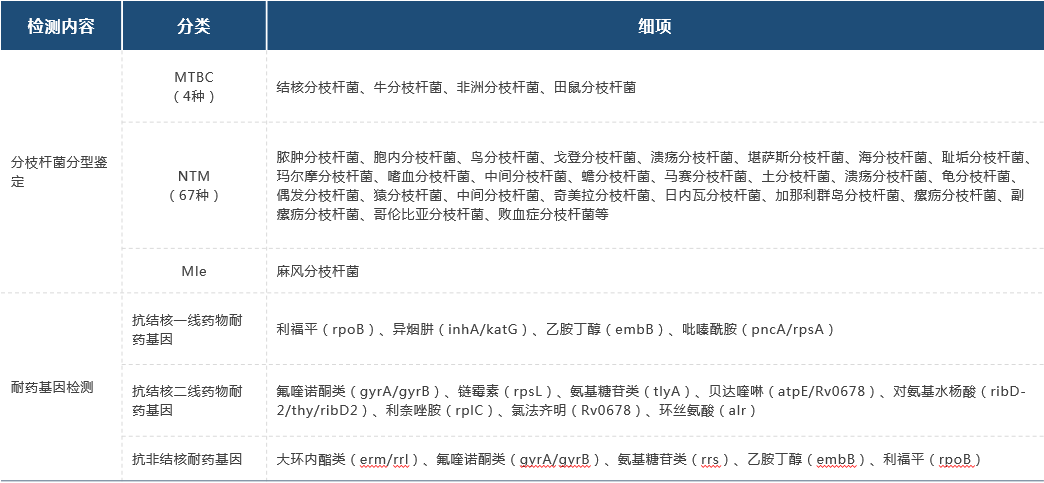
图:TEMseq 检测范围
(2)TEPseq 病原靶向检测项目
TEPseq 是 mNGS 技术的补充,解决了 mNGS 受人源基因组及背景菌基因组干扰的问题;解决了 mNGS 对结核、真菌、胞内菌等检出率低的问题;解决了 mNGS 对 RNA 病毒检测难度大的问题;解决了 mNGS 对耐药基因及毒力因子基因检测难点的问题。

图:TEPseq 检测范围